Molto raro in età pediatrica, il Melanoma rappresenta circa il 7-9% di tutti i Tumori che possono svilupparsi nei primi 50 anni di vita: è il secondo tumore più frequente negli uomini e il terzo nelle donne in questa fascia di età. Nel 2019 sono stati stimati nel nostro paese oltre 12.000 nuovi casi, di cui la maggior parte localizzati nelle aree del Nord e del Centro Italia, mentre al Sud l’incidenza rimane più bassa. L’incidenza annuale in continua crescita, in Italia come nel resto del mondo, si può facilmente spiegare con una sempre maggiore esposizione alle radiazioni UV (sole, lampade artificiali), ma anche con il fatto che negli ultimi anni la diagnosi clinica e/o strumentale dei Melanomi è diventata sempre più accurata, consentendo di individuarli spesso nella fase iniziale del loro sviluppo e quindi di affrontarli con maggiori possibilità di successo.
Che cos’è il Melanoma cutaneo
Si tratta di un Tumore che ha origine da particolari cellule presenti sull’epidermide chiamate melanociti che, attraverso la produzione della melanina, pigmento cutaneo che protegge la pelle dai danni provocati dall’esposizione solare, sono i principali responsabili del suo colore più o meno chiaro. I melanociti possono poi radunarsi in gruppi ben visibili sulla nostra cute: si tratta dei comuni nei o nevi della pelle, benigni e non evolutivi, che possono essere presenti fin dalla nascita o comparire nel corso degli anni; purtroppo possono dare origine anche a masse di natura maligna, in grado di crescere e diffondersi nell’organismo: in questo caso parliamo appunto di Melanomi.
Come si manifesta
Il Melanoma cutaneo può essere il risultato dell’evoluzione di un neo benigno preesistente, oppure comparire in un’area di pelle perfettamente normale; la prima evidenza, quindi, può essere un cambiamento dell’aspetto di un neo già presente da tempo, oppure la comparsa di una macchia di colore variabile (marrone, nero, rosso) simile ad un neo (poiché composta anch’essa da melanociti) sulla cute integra. Ne deriva che nelle fasi iniziali del suo sviluppo non sia affatto facile accorgersi del Melanoma, perché si tratta di una lesione piccola e spesso confusa con un neo benigno o con altre lesioni pigmentate della pelle: tuttavia, la caratteristica principale del Melanoma è la sua evolutività, ovvero il fatto che non rimanga stabile nel tempo, ma che tenda invece ad accrescersi e a modificarsi.
I fattori di rischio
Per questo tipo di patologia i fattori di rischio possono essere legati all’individuo o all’ambiente:
- i fattori individuali: sono di origine genetica; i soggetti più esposti sono quelli che ne hanno avuto già uno, oppure che hanno un familiare di primo grado affetto da Melanoma; è molto importante anche il fototipo cutaneo del soggetto, cioè il colore più o meno chiaro della pelle: le persone con la pelle chiara, capelli biondi o rossi ed occhi azzurri sono le più esposte al rischio di ammalarsi;
- il numero di nei totali (più di 50) presenti sulla pelle, e soprattutto l’eventuale presenza di nei atipici (irregolari): un elevato numero di nei predispone alla possibile insorgenza del Melanoma; anche la presenza di nei congeniti, ovvero già visibili alla nascita, di grandi dimensioni è considerato un fattore di predisposizione importante;
- i fattori ambientali: il principale è costituito dall’esposizione ai raggi UV, sia attraverso la luce solare, sia attraverso quella artificiale di lampade abbronzanti;
- è ormai risaputo che i raggi UV causano alterazioni del DNA cellulare in grado di innescare il processo di insorgenza tumorale: in particolare, il rischio di sviluppare un Melanoma è legato ad una storia di scottature solari ripetute, soprattutto in età infantile; da qui la necessità di proteggersi con cura dal sole, soprattutto da bambini, evitando comunque esposizioni intense che possano provocare pericolosi stress biochimici della pelle: anche l’abuso di lampade e lettini solari costituisce un pericolo per la possibile insorgenza di una massa tumorale.
Come proteggersi dai raggi UV
Una protezione solare ottimale implica l’adozione di diversi accorgimenti combinati tra loro:
- esporsi sempre in maniera graduale, prevenendo le scottature;
- evitare l’esposizione al sole nelle ore centrali della giornata (tra le 10 e le 16), nelle quali è maggiore la percentuale di UV dannosi;
- difendersi dalla luce diretta del sole (ombra, indumenti, cappelli, occhiali da sole);
- utilizzare creme solari con fattore di protezione (SPF): se correttamente applicate prima dell’esposizione su tutta la superficie esposta, e riapplicate regolarmente nel corso della giornata (in particolare dopo bagni, attività fisica, contatto con materiali che possono asportarle), costituiscono uno schermo protettivo efficace; naturalmente, il grado di protezione deve essere correlato al maggiore o minore grado di rischio dato dai fattori individuali elencati, quindi, particolarmente accurato per i soggetti di pelle chiara, con alle spalle una storia personale o familiare di Melanoma.
La prevenzione
Come per gli altri tipi di Tumore, anche in questo caso, distinguiamo una prevenzione primaria, una secondaria e una terziaria: la prevenzione primaria implica il controllo costante dei fattori di rischio, attraverso l’adozione di comportamenti corretti in grado di ridurre l’insorgenza della malattia; in questo senso una corretta informazione sanitaria è fondamentale. Per quanto riguarda la prevenzione secondaria, essa consiste nella diagnosi precoce, attraverso visite o esami diagnostici per l’individuazione di Melanomi allo stadio iniziale. La prevenzione terziaria, infine, si attua per i Pazienti che hanno già avuto un Melanoma così da prevenire eventuali complicanze e/o recidive della malattia.
La diagnosi precoce
È difficile fornire indicazioni precise sulle prime caratteristiche sospette di un Melanoma, perché già all’inizio può assumere aspetti molto diversi. Tuttavia l’acronimo “ABCDE” riassume i tratti tipici che una nuova formazione deve avere per allertare chi osserva la lesione:
- asimmetria di forma: i Melanomi sono generalmente di forma più asimmetrica e irregolare rispetto ai nei benigni;
- bordi irregolari e frastagliati;
- colore non uniforme o presenza di più colori all’interno della stessa lesione;
- dimensioni maggiori di 6 mm: è la caratteristica meno importante; il Melanoma infatti tende a crescere, quindi è di dimensioni solitamente superiori a quelle di un neo benigno; ma è altrettanto chiaro che il Melanoma iniziale è di dimensioni minime...;
- evoluzione, cioè cambiamenti di dimensioni, forma e colore: è l’aspetto più importante, poiché il Melanoma cambia aspetto in tempi relativamente brevi.
Controllo dermatologico
La pelle è l’unico organo immediatamente accessibile all’osservazione: per accorgersi il prima possibile di qualcosa di “nuovo”, quindi, è assolutamente raccomandato effettuare un auto-esame periodico di tutta la superficie cutanea, compresa la testa, il cavo orale e le pieghe, così da poter identificare eventuali cambiamenti oppure l’insorgenza di nuovi nei.
In generale andrebbero fatte valutare al Medico tutte le neoformazioni cutanee, specie se con caratteristiche irregolari, che si modificano rapidamente nel tempo o che danno sintomi quali prurito e/o sanguinamento. Il solo auto-esame, infatti, date le caratteristiche spesso sfuggenti dei Melanomi iniziali, potrebbe non essere sufficiente a riconoscerli in tempo utile. Per questo motivo si consiglia un controllo dermatologico regolare già a partire dall’età post-adolescenziale, con frequenza variabile a seconda dei fattori di rischio valutati dallo Specialista.
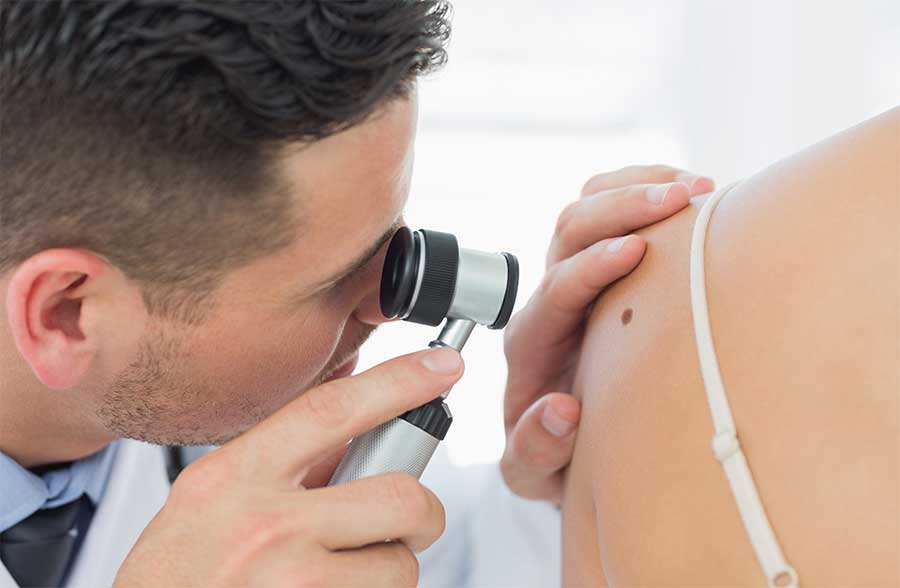
Il procedimento dell’esame dermatologico oggi è nettamente migliorato con l’aiuto della Dermatoscopia, una procedura che ingrandisce ed illumina la superficie cutanea per esaminare caratteristiche delle neoformazioni invisibili ad occhio nudo, mentre la Videodermatoscopia permette di acquisire e conservare le immagini delle neoformazioni per eventuali confronti successivi.
La terapia
Nel caso siano rilevate lesioni sospette, è necessario procedere con una Biopsia, ovvero l’asportazione di tutta la lesione o parte di essa perché possa essere analizzata al microscopio e determinare così una diagnosi certa: nel caso si confermi un Melanoma, la prima scelta terapeutica è certamente quella chirurgica, che prevede l’asportazione completa della lesione oltre ad una porzione di pelle normale circostante per essere sicuri di aver eliminato tutto il tessuto tumorale. L’intervento, svolto solitamente in regime ambulatoriale e in anestesia locale, garantisce percentuali di guarigione dell’85-90%.
È importante ricordare che la prognosi può essere molto diversa nel caso di Melanomi diagnosticati in fase tardiva e che purtroppo hanno ormai invaso strati profondi della cute: la speranza di rimuovere completamente questo Tumore, infatti, peggiora progressivamente con l’aumentare dello spessore del Melanoma.
Il “follow up”
I Pazienti che hanno già avuto esperienza di un Melanoma vanno seguiti nel tempo per due ragioni: innanzitutto per il rischio di recidiva della massa già asportata (nella stessa sede cutanea o a distanza), e in secondo luogo per il rischio maggiore di sviluppare ulteriori Melanomi. Mentre il rischio di ricomparsa dei Melanomi già asportati si riduce progressivamente nel tempo man mano che ci si allontana dall’intervento, il rischio di comparsa di nuovi Melanomi purtroppo si mantiene costante per il resto della vita, poiché dipende dalle caratteristiche genetiche del soggetto: per questo motivo i controlli clinici e strumentali successivi (ecografie, radiografie), volti ad individuare eventuali recidive, diminuiscono nel tempo, mentre le visite dermatologiche periodiche di “screening” di nuove formazioni nei soggetti già operati devono essere effettuate ad intervalli regolari per tutta la vita.