I dati diffusi dall’Organizzazione Mondiale della Sanità hanno dimostrato che la Degenerazione Maculare Legata all’Età (DMLE) rappresenta la prima causa di cecità legale (perdita della visione centrale) nella popolazione anziana dei Paesi industrializzati dove, grazie ai progressi nel campo della Medicina e al miglioramento delle condizioni ambientali, l’aspettativa di vita ha raggiunto gli 80 anni. Si stima, inoltre, che nel 2025 circa un terzo della popolazione dei Paesi occidentali, inclusa l’Italia, avrà più di 60 anni. Appare pertanto evidente che questa malattia è e diventerà sempre più un problema di salute pubblica molto rilevante.
Che cos’è l’area maculare
La DMLE è una patologia dell’occhio che colpisce la parte centrale della retina, ossia l’area maculare. La retina è una sottile membrana, formata da più strati di cellule nervose, in grado di trasformare gli stimoli visivi in impulsi elettrici. Questi vengono trasmessi per mezzo del nervo ottico al cervello dove avviene la percezione dell’immagine. Ed è grazie all’area maculare che siamo in grado di avere la percezione dei colori e di distinguere i particolari; in mancanza di un suo corretto funzionamento sarebbe infatti per noi impossibile scrivere, leggere, guidare e riconoscere le persone.
Le cause
La DMLE, come altre malattie legate all’invecchiamento, è una patologia definita “multifattoriale”, cioè la sua insorgenza dipende da un insieme di cause, di cui alcune sono di tipo genetico e altre di tipo ambientale. I fattori di tipo genetico rappresentano l’insieme di caratteristiche che abbiamo ereditato dai nostri genitori e che purtroppo non possono essere modificati. Avere dei parenti di primo grado (genitori o fratelli) affetti da questa patologia aumenta la nostra probabilità di sviluppare la malattia. I fattori di tipo ambientale coinvolti nello sviluppo della DMLE sono invece legati principalmente alle nostre abitudini di vita e pertanto possono essere modificati. Fanno parte di questo secondo gruppo il fumo di sigaretta, una dieta povera di alimenti ad azione antiossidante e l’esposizione eccessiva ai raggi solari senza l’uso di occhiali da sole.
I sintomi
La gravità dei sintomi della DMLE è variabile e dipende dalla severità delle lesioni che si sono sviluppate a livello della macula.
Nelle fasi iniziali della patologia il Paziente di solito non avverte nessun sintomo oppure i sintomi sono tali, come ad esempio una lieve riduzione della capacità della visione notturna o una difficoltà di adattamento della vista nel passaggio da un ambiente molto luminoso a uno meno illuminato, da non interferire con le normali attività quotidiane. Pertanto, in questa fase, il soggetto può non avere coscienza della malattia. Nelle fasi avanzate, invece, i sintomi possono essere percepiti e tra questi includiamo:
- una macchia scura sempre presente al centro del campo visivo;
- un offuscamento dell’immagine, come se si guardasse attraverso un vetro sporco;
- immagini deformate: le linee rette (le cornici dei quadri, le fughe delle piastrelle, ecc.) appaiono con una lieve ondulazione. Questi sintomi sono molto spesso sottovalutati dal Paziente fino a che non si accompagnano a un calo più o meno evidente della vista.
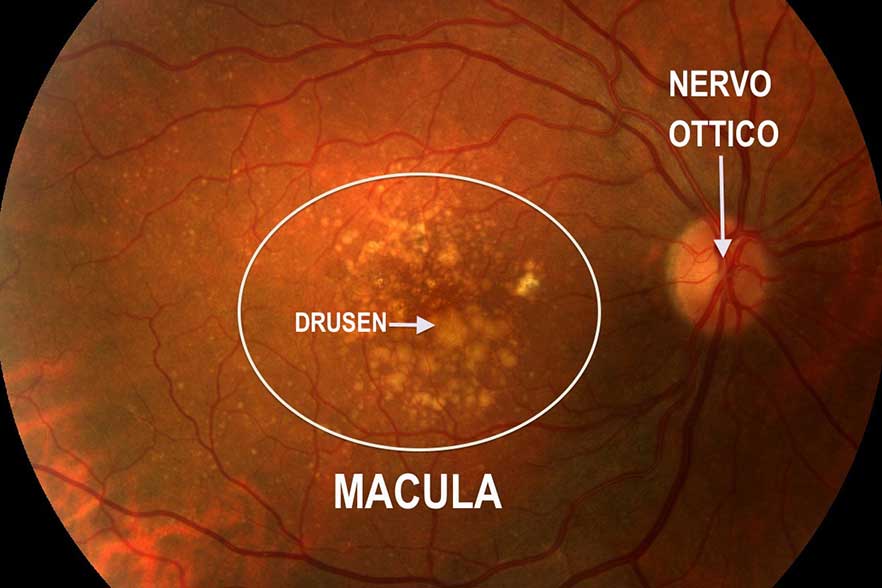
Le lesioni retiniche maculari
La DMLE è caratterizzata dalla comparsa, a livello dell’area maculare, delle seguenti lesioni: “drusen”, alterazioni della pigmentazione, emorragiole, essudati (materiale lipoproteico) ed edema. Le “drusen” appaiono come chiazzette rotonde di colore giallastro con margini più o meno distinti e sono composte da lipidi e da prodotti di scarto del metabolismo retinico che si accumulano al di sotto della retina. La loro comparsa è legata principalmente alla riduzione delle capacità metaboliche dell’epitelio pigmentato retinico, cioè lo strato più profondo della retina, il cui compito è di fornire le sostanze nutritive alle cellule nervose e di rimuoverne i prodotti di scarto. Le alterazioni della pigmentazione sono invece causate dalla perdita o dalla proliferazione dell’epitelio pigmentato retinico. Le emorragiole, gli essudati e l’edema derivano dall’alterata permeabilità di nuovi vasi sanguigni anomali che si sviluppano dalla coroide.
I diversi tipi della DMLE
La gravità del quadro clinico è data dalla presenza di una o più delle alterazioni sopra elencate e, proprio per questo motivo, la DMLE viene distinta in forma iniziale, intermedia e avanzata. Si parla di forma iniziale in presenza di sole drusen e di forma intermedia, se a queste si sommano le alterazioni della pigmentazione; la forma iniziale e quella intermedia vanno comunemente sotto il nome di DMLE secca che generalmente si associa a scarsi o nulli disturbi visivi, come descritto precedentemente.
Esistono invece due diversi tipi di DMLE avanzata: la DMLE atrofica e la DMLE essudativa (umida). La DMLE atrofica è caratterizzata dalla perdita progressiva di tessuto retinico nell’area maculare, con conseguente lenta e graduale riduzione della funzione visiva. La DMLE essudativa è caratterizzata, oltre che dalla presenza di drusen e delle alterazioni della pigmentazione, da emorragiole, essudati ed edema retinico. Ha generalmente una comparsa improvvisa, un’evoluzione rapida e i sintomi (macchie scure nel campo visivo, deformazione delle immagini e riduzione della vista) spesso si manifestano in modo drammatico.
Come diagnosticarla
Per poter diagnosticare la DMLE è necessaria una visita oculistica nel corso della quale viene effettuato l’esame del fondo oculare. Una volta che l’Oculista ha rilevato i segni della malattia, per poter correttamente quantificare la severità del quadro clinico prescriverà degli esami strumentali quali l’OCT (Optical Coherence Tomography) ed eventualmente l’Angiografia retinica. L’OCT è un esame di recente introduzione e consente di acquisire in modo non invasivo immagini ad alta risoluzione degli strati retinici e di rilevare le alterazioni morfologiche associate alla DMLE. L’Angiografia prevede invece l’iniezione endovenosa di specifici coloranti (fluoresceina e verde di indocianina) e permette l’identificazione dei vasi sanguigni anomali tipici della DMLE essudativa.
Importanza della prevenzione
Molti dei processi legati all’invecchiamento sono conseguenti a fenomeni ossidativi a livello cellulare; un eccesso di tali fenomeni porta alla comparsa di alcune patologie tissutali tra cui la DMLE. Ne deriva di conseguenza che tutto ciò che favorisce i fenomeni ossidativi, come il fumo di sigaretta e l’esposizione eccessiva ai raggi solari, andrebbe evitato, mentre va incentivata una dieta ricca di sostanze antiossidanti.
Tra gli antiossidanti capaci di ridurre il rischio di sviluppare una forma di DMLE, ricordiamo i carotenoidi (contenuti in alcuni tipi di verdure come i cavoli, gli spinaci, le verze e i broccoli) e gli acidi grassi omega- 3, presenti nel pesce azzurro e nei crostacei. Nei Pazienti in cui siano già presenti i segni clinici della DMLE, oltre a quanto appena consigliato, può essere indicato l’utilizzo di integratori alimentari a base di antiossidanti.
Va comunque ricordato che per una corretta prevenzione è necessario prima di tutto non sottovalutare alcuni disturbi visivi, conoscere la situazione clinica dei propri occhi e seguire le indicazioni dell’Oculista.
La terapia
Per la cura della DMLE atrofica ad oggi non è stata individuata alcuna terapia efficace, anche se l’utilizzo costante di integratori a base di antiossidanti potrebbe avere una qualche utilità. Per la forma essudativa sono invece fortunatamente disponibili dei farmaci in grado di dare in molti casi una regressione dei neovasi con una stabilizzazione o miglioramento della funzione visiva. Per ottenere tali risultati essi devono essere iniettati nell’occhio, a livello della cavità vitrea (iniezione intravitreale). Questi farmaci agiscono inibendo il fattore di crescita vascolare endoteliale (VEGF) presente in eccesso negli occhi affetti da DMLE. In passato, prima dell’avvento degli anti- VEGF, il trattamento consigliato era la terapia fotodinamica. Questa prevedeva l’iniezione endovenosa di una sostanza fotosensibilizzante che veniva attivata selettivamente a livello della lesione retinica grazie ad un particolare laser. Attualmente questa terapia trova ancora delle indicazioni seppure limitate.
Ritornando alla terapia con anti- VEGF, va precisato che la modalità di trattamento e il numero di iniezioni e frequenza hanno subìto negli ultimi anni delle modificazioni. Da un trattamento fisso per tutti i soggetti (un’iniezione ogni mese) si è passati a una maggiore personalizzazione in base alla risposta alle prime iniezioni, al quadro clinico e alla genetica. Alcuni studi clinici avrebbero individuato, infatti, una correlazione tra il profilo genetico di un soggetto e l’entità della risposta agli anti-VEGF.
Un maggiore approfondimento sugli aspetti genetici della malattia e i progressi nell’ambito della Farmacogenomica potrebbero in un prossimo futuro migliorare l’approccio terapeutico alla DMLE.